DONATELLA BIELLI
Psicologa e Psicoterapeuta Cognitivo-Comportamentale
Tratto i disturbi psicopatologici e le problematiche relative all'età adulta e adolescenziale.
Ricevo a Vigevano in Via Persani 17, ma se occorre posso lavorare anche a distanza utilizzando skype.
PROFILO COMPLETO

Piscoterapia online: come, quando e da dove vuoi
Stai vivendo un periodo estremamente stressante, hai difficoltà a risolvere una questione personale o relazionale, o hai un disturbo psicopatologico e vuoi trattare le tue difficoltà comodamente a casa tua o dovunque tu voglia ? Allora, ti consiglio di considerare una Consulenza Psicologica Online via WhatsApp/Skype/Meet/Zoom.
Contattami per usufruire del servizio.
Terapie
PSICOTERAPIA COGNITIVO COMPORTAMENTALE
PSICOTERAPIE di TERZA GENERAZIONE
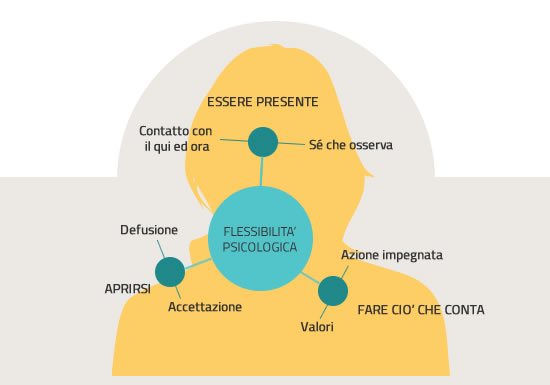
ACT e MINDFULNESS
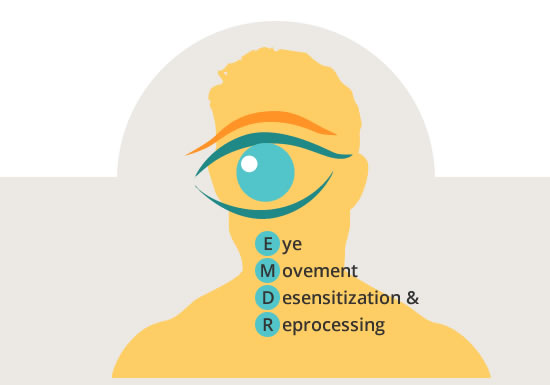
EMDR
TERAPIA DI COPPIA
TECNICHE DI RILASSAMENTO
PSICOFARMACI
APPROCCIO INTEGRATO
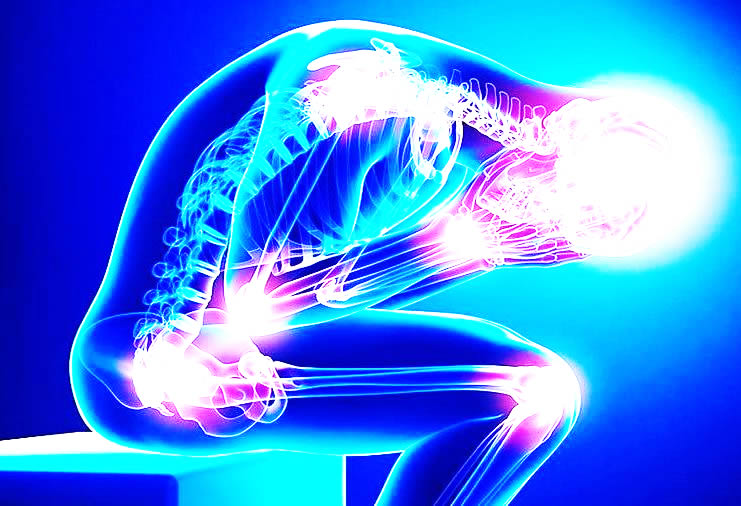
FIBROMIALGIA LA DIFFICILE CONVIVENZA CON IL DOLORE CRONICO
La fibromialgia (FM) è caratterizzata da dolore cronico muscolo-scheletrico diffuso nel corpo e da sintomi extra-scheletrici riguardanti vari organi.
E’ la terza malattia reumatica per diffusione presente soprattutto nel sesso femminile.
LA TRAPPOLA DEL RIMUGINIO E DELLA RUMINAZIONE MENTALE. COME USCIRNE?
Rimuginio e ruminazione possono sembrare sinonimi, ma in realtà sono processi mentali differenti.
Il rimuginio è caratterizzato da pensieri ripetitivi a contenuto negativo su ciò che può accadere in un prossimo futuro. Tipicamente accompagna la sintomatologia ansiosa, soprattutto il disturbo d’ansia generalizzato, in cui il soggetto tende a pensare e ripensare che qualche evento temuto sia sul punto di accadere o lo sarà nel futuro. Tali eventi vengono anche immaginati oltre che pensati, con il risultato di acuire lo stato d’ansia e di mantenerla nel tempo e, non ultimo, di rendere deficitaria la concentrazione sul presente e su ciò che di positivo e significativo in esso si vive o si potrebbe vivere. Il rimuginio quindi cattura la mente in una dimensione mentale sospesa, fatta di attese di eventi temuti.
ELABORAZIONE DEL LUTTO
L'elaborazione del lutto è un processo, il cui inizio è conseguente alla perdita di una persona cara, sia a causa della sua morte, sia a causa del suo allontanamento, come accade nelle relazioni sentimentali e affettive in generale.
Le reazioni sono soggettive ma alcune sono tipicamente presenti nella maggior parte degli individui. Tra queste: il forte senso di tristezza, di vuoto, di nostalgia e di impotenza, il rammarico per non aver fatto o detto ciò che ormai non si può più dire o fare, l’ansia, la rimuginazione sull'accaduto, lo scarso coinvolgimento nelle azioni quotidiane, il ritiro sociale e talvolta il senso di colpa per le circostanze del decesso.